<就活生必見>超高齢化時代の“医療費問題” 製薬業界への影響は?

『よくわかる医薬品業界』著者の長尾 剛司氏による連載2回目のテーマは、超高齢化時代における「医療費問題」と、製薬業界への影響について。
就活中の学生さんも、高齢化による年金や医療費の問題など、社会保障に関するニュースを目にする機会も多いのではないでしょうか?これらは製薬業界にも密接に関係している問題です。
まずは、国民皆保険制度によって成り立っている日本の医療費の仕組みについて、基本的なところから説明していきましょう。
◆
みなさんは、病院やクリニックで受診したことがありますか?
例えば「花粉症」の患者さんなら、くしゃみや鼻水、目のかゆみなどの解消したい症状があり、医療機関を受診します。医師の診断により、薬物治療が必要と判断されれば、窓口で薬を手渡されます。院外処方せんを発行している医療機関であれば「処方せん」という文書を手渡され、処方せんを受け取った患者さんは保険薬局で提出して調剤してもらい、薬を受け取ることになります。
今でも「薬をもらう」という表現を使うことも多いですが、実際には無料で薬をもらえるわけではありません。その場で支払う医療費や薬代がありますが、中身がよく分からないと感じている方も多いのではないでしょうか。ここでは、そんな素朴な疑問にお答えするべく、医療用医薬品のお金の支払われる仕組みを紹介します。
医療用医薬品への支払いの仕組みって?
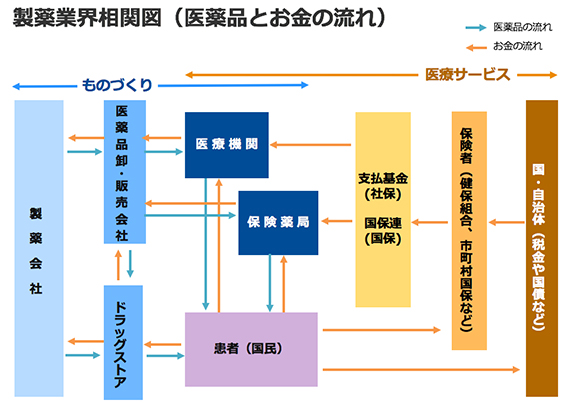
図1. 製薬業界相関図(医薬品とお金の流れ)
一般的な商品と比べ、医療用医薬品のお金の流れは複雑といわれます。それは、企業活動のものづくりと、医療サービスとそれを構成する医療保険のしくみの中で、モノとお金の流れが入り組んでいるからです。一般的な商品やサービスの場合、モノ(サービス)と引き換えにその場でお金が支払われ、決済されることがほとんどです。しかし、医薬品を含む医療サービスに対しては、その場で支払われる決済(一部負担金)に加えて、後から保険者によって支払われる償還払いがあります。
健康保険料として前払いしている「保険料」と、「一部負担金」の支払い
私たちは、国民皆保険制度により、医療サービスに対して、「保険料」として一部の費用を前払いしています。企業勤めの人ですと、年金や雇用保険と同じように、社会保険料の中に「健康保険料」として給与から天引きされています。この健康保険料が、保険者(健保組合や自治体など)に前払いしている「保険料」です。保険料を前払いしているおかげで、保険者から交付される健康保険証を提示することで、病気やケガのとき誰でもどこでも医療機関を受診することができます。
私たちは医療機関を受診した際や、保険薬局で医薬品を受け取る際にお金を支払いますが、これは「一部負担金」と呼ばれ、医薬品を含む医療費全額のうち一部を支払っているにすぎないのです。加入している健康保険によって割合は異なりますが、医療費全額のうち通常3割をその場で支払います。残りの7割は、医療機関および保険薬局が一時的に負担し、支払基金と国保連を通じて、健保組合などの保険者から後払いされる仕組みとなっています。これが「償還払い」の部分です。
この償還払いには、国庫負担金(いわゆる税金)による支出も含まれます。国民から徴収した税金や発行した国債などから、医療費を負担していることに加えて、指定難病の医療費や乳幼児・子ども医療費、生活保護など国や自治体の公費負担が存在し、合わせて医療費として給付しています。
少子高齢化と医療費増大の関係性とは?
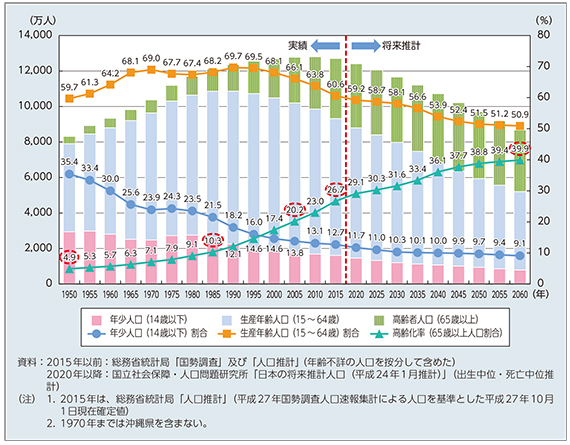
図2. 我が国の人口推移(平成28年度 「厚生労働白書」から引用)
医療費は、1961年の国民皆保険以降、右肩上がりに増加しつづけており、2016年では年間40兆円を超えています。この医療費は、患者さんが直接支払う「一部負担金」と、国民が保険者に支払う「保険料」と、税金や国債などからなる「国庫」の3つで成り立っています。医療費が増えるということは、この3つで負担しなければならないということ。つまり、患者さんの一部負担金を増やすか、給与から天引きする保険料を増やすか、徴収する税金を増やすか、すべて私たち国民の負担が増えるということにつながるのです。
医療保険制度の仕組みをひも解いていくと、今のままでは将来、国家財政が成り立たないことが人口動態(図2)をみると明らかです。そもそも保険料と税金は、生産年齢人口と呼ばれる年齢層、わかりやすく表現するならば「健康で働く人々」から徴収します。健康で働く人々の割合が2060年まで減少傾向(60.6%→50.9%)にある将来では、徴収する保険料や税金を増額し続けなければ支えられないことが推測されます。
また、歳を重ねると、体のどこかにガタがくるもの。医療機関を受診する機会が増え、一人にかかる医療費が増える傾向にあります。高齢化率をみますと、1950年では4.9%でしたが、1985年には10.3%、2005年には20.2%と上昇し、2015年は26.7%と右肩上がりとなっています。2060年には39.9%と約2.5人に1人が高齢者となる時代ですので、将来の医療費増大は避けられません。2025年の医療費推計値は54兆円1と予測されており、これから先、約10年で14兆円の負担増は大きな課題です。
私たち国民としても、「一部負担増」「保険料増額」「増税」のすべてを受け入れるのは困難だと思います。よって、厚生労働省としても医療費そのものを抑制する政策を展開せざるを得ない状況なのです。
1 厚生労働省 社会保障・税一体改革「社会保障に係る費用の将来推計の改定」(平成24年3月)より
少子高齢化時代における、社会保障改革は始まっている
少子高齢化時代における対策は、医療だけではなく、年金、介護、子育てなどの社会保障全体で検討されています。厚生労働省では、「団塊の世代²」が75歳という後期高齢者になる2025年を大きな節目としてとらえ、増加する社会保障費抑制へ向けた対策について、検討や実施が始まっています。
2 第二次世界大戦直後の、1947年〜1949年に生まれた世代のこと。
この一体的な社会保障改革の中で、医療にかかわる「医療費適正化計画」があります。今回は、間接的、直接的に医薬品にかかわる項目をピックアップしてみました(図3)。
図3. 医療費適正化計画
間接的に医薬品に影響を与える、「医療」に関する対策を見てみると、生活習慣病対策においては、メタボリックシンドローム予防のため「特定検診・特定保険指導」の実施、肺がん予防のため「たばこの禁煙対策」など。これらは身近に感じることができるかもしれません。病院の中に目を向けると、入院日数を減らし、使う薬も最適化するなど、医療費を抑制する狙いもあります。
また、地域によっては医師不足であることは聞いたことがあるかもしれません。診療を担う医師がいなくなり、病院や診療科を閉鎖しなければならないという問題があります。そこで、病院そのものの機能を分け、広い地域に分散している診療科などの病院機能の選択と集中を図り、必要な地域に医師を重点配分することで医師不足を解消させる「医療機能の分化」があります。さらに、病院、医院、在宅医療、介護まで、私たち国民の住まいを中心としたシームレスな連携をめざすのが「地域包括ケアシステム」です。各地域では、地域医療構想・医療計画の中で検討が始まっています。
「医療費適正化計画」による、医薬品市場への影響は?
直接的に医薬品に影響をあたえるのは、「ジェネリック医薬品使用促進」「高額薬剤の薬価引下げ」「重複投与の適正化」の3つがあげられます。
ジェネリック医薬品使用促進については、国内製薬業界のいま〜医療業界コンサルタントが解説!でも記述しましたが、今後も継続して拡大し、現在の数量シェア65%から80%への目標達成も実現可能な状況です。
また、新聞やニュースでご覧になり、ご存知の方も多いと思いますが、「高額薬剤の薬価引下げ」も医療費抑制策の一つです。患者数の少ない疾患で、製薬会社が新薬の適応を取得し発売したとき、患者さん側は大きな恩恵を受けられます。しかし、製薬会社側にとっては、採算が合わない可能性もあることから、発売当初は薬価が高くなる傾向にあります。その後、その新薬に適応が追加され³、市場が拡大した場合、厚生労働省が薬価を引き下げることがあります。
3 適応追加とは、各医薬品が効果をもたらすとされている疾患(適応症)の幅を広げること。適応拡大、効能追加ともいわれる。適応拡大には、厚生労働省の承認を得ることが必要である。
また、医薬品の処方実態として、患者さんの症状に合わせて医薬品が選択されるため、併用薬も増える傾向にあります。大きな病院では、処方日数が90日間という長期間になることも多いことに加え、住まいの近くにあるクリニックも受診しているとなると、薬の数も増えます。患者さん自身や、その家族による薬の保管、服用管理は容易ではありません。何の薬かわからなくなったり、飲み忘れたりして、「残薬」として保管されているケースも多く見られます。これら残薬は、決められた保管方法が守られていないことも多いですし、使用期限も不明になることから、廃棄される医薬品です。廃棄される医薬品を削減しなければ、医療費の適正化につながりません。このようなことから薬剤師が関与する「重複投与の適正化」も開始されました。
これらのことを総合的に考えますと、今後の選ばれる医薬品とは、ジェネリック医薬品を中心に、地域や在宅医療に最適な医薬品や剤形が選ばれることが想定されます。
普段何気なく病院で支払っている医療費や薬代について、その中身を少し理解できたでしょうか?
「薬」という身近なものから理解を深めることで、少子高齢化や医療費増大などの社会問題についても、“自分ゴト”として捉えやすくなるのではないでしょうか。次回は、製薬業界で働くプレーヤーについて、それぞれの仕事や働き方、またそれらの変化についても説明する予定です。
次の記事はこちら:
<業界動向をプロが解説>製薬業界で働く人々に求められる変化とチャンスとは?
前の記事はこちら:
国内製薬業界のいま〜医療業界コンサルタントが解説!