2025年問題のその先を考える━変革する「医療用医薬品サプライチェーン」

「2025年問題」とは、何か。製薬や医療の道に進もうと考えている学生さんなら、Webで、新聞で、街の本屋さんで、一度は目にしたことがあるはず。以前SCIENCE SHIFTでもその概要についてお届けしました。
今回の連載では、それら未来の問題について「知っている」だけでなく、その一歩先、「考える」ためのヒントを、証券アナリストであり、薬学博士である志村裕久先生に教えてもらいます。
2025年問題において、「医療用医薬品サプライチェーン」には大きな変革が求められている、ということをまず始めにお伝えしておきます。今後、サプライチェーンにおけるプレーヤーの一人となりうる読者の皆さんには、連載を通して以下のことをお伝えしたいと思っています。
- 医療用医薬品サプライチェーンとはどのような産業か
- 2025年とはどのような時代か
- 「2025年問題」とはなにか
- 今後、医療用医薬品サプライチェーンに何が求められているのか
将来、製薬業界で活躍したい方にとって、重要な示唆となるはずです。
◆
はじめに
読者のみなさん、はじめまして。現在、創価大学経営学部で准教授をしております志村裕久です。
私は、1987年10月に金融業界へ就職し、証券アナリストとして働いていました。その後、2008年のリーマンショック後に金融業界を離れ、憧れだったアカデミアの世界へ転身しました。医療関連産業での株式分析の職歴が長いことと、以前から、製薬企業のビジネスモデルについて研究したいという想いがあり、47歳で東京大学大学院に入学し、無事に52歳の時に薬学の博士号を取得することができました。現在では、主に、製薬産業に関する研究をしております。大学では、金融論、統計、Critical Thinking、Stakeholder Dialogueを教えています。
この記事を読んでいるみなさんは、大学あるいは大学院卒業後に、医療用医薬品および関連産業への就職を考えている方が多いかと思います。この業界は自分に向いているのだろうか、果たしてこの産業は今後どうなっていくのだろうかなど、さまざまな疑問や将来への不安もあるでしょう。
この連載を読み終えたあとの読者の姿として目指すのは、医療用医薬品および関連産業の将来を見据えたうえで、「今、目の前にある課題を、自分がどう考え、どう解決に向けて行動するか?」に向き合うことができること。学生さんには、かなり難しい、ハードルの高いテーマかもしれません。しかし、そのきっかけになればと思います。
「医療用医薬品サプライチェーン」とは どのような産業か
ここまでにも何度か、医療用医薬品および関連産業、という言葉を使いました。以降は、「医療用医薬品サプライチェーン」と呼ぶこととします。まず、「医療用医薬品サプライチェーン」とは何でしょうか。
医療用医薬品サプライチェーンとは、お薬(医療用と一般薬を含める)を開発・製造する製薬企業から、お薬を医療機関に届ける医薬品卸、お薬を患者さんに提供する調剤薬局・ドラッグストア、そして、患者さんの手元に届くまでの一連の流れのことです。
このサプライチェーンの役割としては、「研究開発」「製造」「販売」「流通」「処方」、そして、「使用」までの6つのブロックがあり、それぞれに多くの企業が関わっています。
例えば、「研究開発」では、製薬企業、医療機器企業、原薬製造・供給会社、バイオベンチャー、研究開発支援企業などがあります。もちろん、外資系企業も多くあります。
「処方」のブロックでは、病院、クリニック、調剤薬局、ドラッグストア、コンビニエンスストア*などがあります。これらは日常生活で普段目にすることが多いかと思います。これだけでも、医療用医薬品サプライチェーンを支えるために、数多くの企業が存在していることが伝わるでしょう。
*一般的なコンビニエンスストアでは「一般用医薬品」のみの取り扱いですが、最近では調剤薬局とコンビニとの併設店があります。また、将来的にメールオーダーが解禁された場合には、コンビニが処方薬の有力な受け取り場所となる可能性が高いと予測されます。

また、サプライチェーンの役割に対する別の呼び方として、研究開発・製造・販売までを行っている製薬企業を川上、販売、流通している医薬品卸を川中、患者さんに対して処方を行っている調剤薬局・ドラッグストア、医療機関を川下と呼ぶこともあります。
では、医療用医薬品サプライチェーンの市場規模はどのくらいになるのでしょうか。
数多くの関連企業が存在するため、ここでは、製薬企業、医療用医薬品卸、そして、調剤薬局・ドラッグストアの市場規模を比較すると、それぞれ11兆円(製薬企業)、9兆円(医療用医薬品卸)、9兆円(調剤薬局・ドラッグストア)といわれています(ドラッッグストアマガジン7,8,9月号掲載データより、筆者推計)。
また、それぞれの企業群の大手4社が占める比率、いわゆる寡占度は、それぞれ、40%(製薬企業)、89%(医療用医薬品卸)、6%(調剤薬局)、50%(ドラッグストア)となっています。つまり、調剤薬局以外は、大手企業の集中度が高い産業であると言えます。
「通過点」としての2025年。その意味とは?
日本の高齢化は世界で最も進んでおり、全人口の4人に1人が65 歳以上になっています。日本人の2015 年での平均寿命は、男性80.79 歳、女性87.05 歳です。この世界最高レベルの平均寿命を実現した背景には、日本の医療制度による貢献は大きく、世界でも高く評価されています。
一方で、平均寿命の高まりにより、新たな医療問題が発生しています。
例えば、急性期の疾病から、生活習慣病をはじめとした慢性期の疾病にシフトしていること。認知症の人に対するケアニーズの高まり。より多くの人が健康な老後を送れるように、個人の生活の質を維持・向上させることも、重要な課題となっています。
では、「2025年」とはどういう年でしょうか。一般的には、わが国の人口数が最も多い団塊世代の全員が75歳に到達する年のことです。
2025年の人口は1億2000万人、うち、65歳以上人口は3,658万人、75歳以上人口は2,179万人へ増加します。一方で、労働者人口(15歳から65歳以下の成人)が8,409万人に減少することから、65歳以上を支える比率は1990年の5.1人から2025年には1.8人、2060年には1.2人となり、現役世代の負担が加速度的に増加するのです。
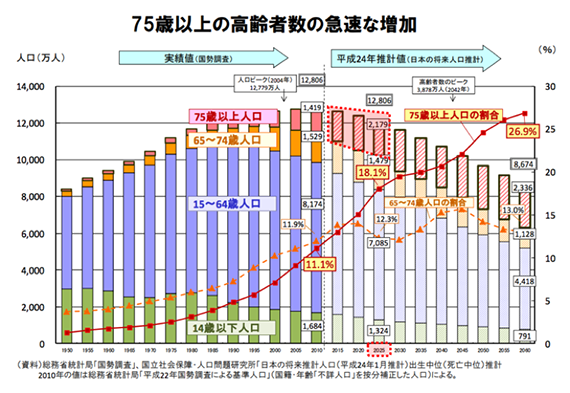
ここでお伝えしたいのは、2025年は高齢社会への「通過点」である、ということです。65歳以上人口がピークを迎える2040年まで、我が国全体の医療需要は増大し続けます。そのため、団塊世代が75歳以上となる2025年に向けた取り組みが、今後の高齢者社会に向けた試金石となることは疑いの余地はないでしょう。
2025年以降、どのような問題への対応が必要か
2025年以降対応しなければならない課題も明らかになっています。例えば、高齢者の増加により、今まで以上に認知症高齢者への対応は必要となるでしょう。人口が横ばいで75歳以上人口が増加する大都市部、75歳以上人口の緩やかな増加と人口減少の問題に抱える町村部など、高齢化の進展状況にある大きな地域差も問題になってきています。
このほかにも、いわゆる、「買い物弱者」という問題も考えなければなりません。住環境により、日常の買い物ができない高齢者のことです。経済産業省によると、以下のように述べられています。
“高齢化社会の進行は、同時に進行している流通・公共交通網等の社会的インフラの弱体化と組み合わさることにより、日常の買い物が困難になる『買い物弱者』が増加し、その数は600万人といわれており、過疎地や高度成長期に建てられた大規模団地等での増加傾向が考えられる”
また、2025年以降の医療財源も大きな課題です。一つの試算として、64歳以下の1人当たりの国民医療費を比較すると分かりやすいでしょう。
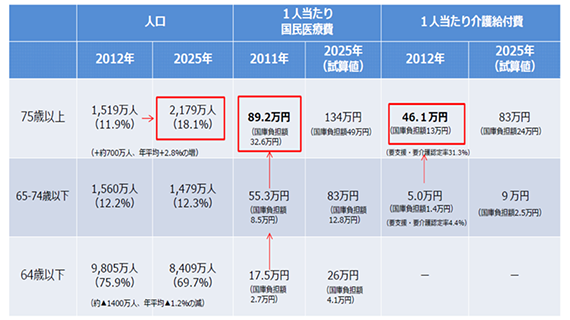
図表3の通り、64歳以下の1人当たりの国民医療費は17.5万円、65歳以上74歳未満では55.3万円、75歳以上では89.2万円です。
今後の技術革新などにより、2025年における世代別1人当たり国民医療費は2011年比でおおむね5割増加すると、財務省では推定しています。また、現在65歳から74歳以下の1人当たりの介護給付金の5万円が、2025年には9万円となり、75歳以上は46万円から83万円とおおむね8割増加すると試算され、医療費よりも高い伸び率となっています。
財源の問題だけではなく、介護問題は、高齢化が進む中、特に大きな社会問題の一つと言えましょう。75歳を過ぎると急激に要介護認定率、認知症有病率、入院受療率が高くなる傾向があり、看取り場所の確保も問題となっています。
2025年、本格始動する「地域包括ケアシステム」とは?
このような中、政府は、団塊の世代が住み慣れた地域で住み続けられるような体制、「地域包括ケアシステム」を構築しており、2025年は本格始動する初年度となります。
地域包括ケアシステムでは、財政と運営の主体もより地域にシフトしていくことになります。つまり、医療・介護・予防・住まい・生活支援が包括的に確保される体制を、地域主体で担っていくということです。
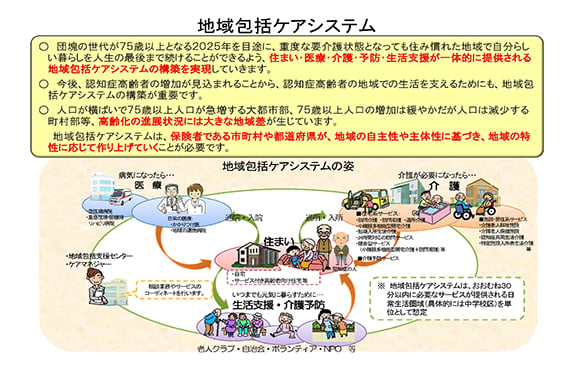
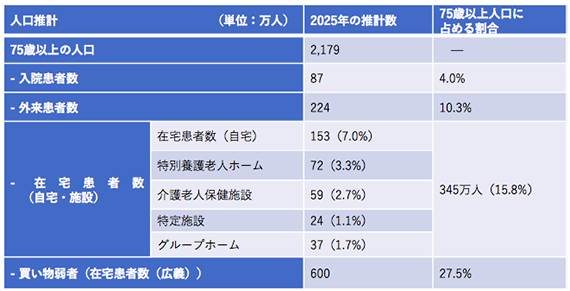
地域包括ケアシステムを考えるうえで、自宅で介護等を受ける在宅患者数の予測も必要となってきます。「国立社会保障・人口問題研究所」より、日本における75歳以上の人口推計値は2025年時点で2179万人となります。
公表されている在宅患者数の統計は存在しないため、厚生労働省による患者調査等から推計すると、2025年における75歳以上の入院患者が87万人、外来患者が224万人、自宅での在宅患者数は153万人。この153万人に加え、特別養護老人ホーム等に居住する高齢者数を合計すると、2025年には在宅患者数は345万人となるでしょう。
つまり、75歳以上の高齢者6人のうち約1人が在宅患者となります。ちなみに、2014年段階での推計在宅患者数は101万人なので、今後8年間で3倍以上に増加することとなります。
在宅患者数の増加により、認知症治療薬、がん患者にたいする疼痛治療薬等の医療用医薬品のほか、在宅酸素機器、在宅透析機器の需要も増大し、介護用品等の一般消費財も拡大するでしょう。
「地域包括ケアシステム」の構築で、医療機関はどう変わるのか
医療機関にも大きな変化が訪れます。調剤薬局、そして、ドラッグストアの在り方も変わっていくでしょう。中でも、大きく変化するであろう、調剤薬局。従来までは、効率性を追求することで収益を確保してきた「門前薬局*1」を中心とした出店から、「かかりつけ薬局」を意識した「面分業薬局*2」として患者さんの生活圏内での出店を加速するでしょう。
*1 門前薬局:病院の付近にあり、主としてその病院の処方箋を対象とする調剤薬局のこと。
*2 面分業薬局:駅前などにあり、さまざまな医療機関から処方箋を受け付けている薬局のこと。医療機関と接する範囲が広く、「面」で接しているかのようであるため、面分業と呼ばれる。
その場合には、競合相手は同業の調剤薬局ではなく、コンビニエンスストア*、ドラッグストア、スーパーマーケット*など立地面で有利な相手です。しかしながら、立地面だけでなく、地域住民から支持されるためには「かかりつけ薬剤師」の育成が不可欠です。これからの調剤薬局は、「かかりつけ薬剤師」の調剤業務を通して、地域住民の健康生活をサポートすることとなるからです。医療機関等との積極的な連携を行いながら、在宅高齢者を能動的に支援し、医療・介護・健康のコーディネーター的な役割を担う必要があるのです。
*現時点では一般的なコンビニエンスストア・スーパーマーケットでの処方薬の取り扱いはありませんが、将来的に有力な受け取り場所となることが予測されます。
ICT化、効率化…患者さんを支えるために求められる変化
高齢者を支えることを考えると「医療現場重視」の基本的な概念は継続されるものの、医療費抑制の観点からICT(情報伝達技術)化や、効率化が議論されることになるでしょう。患者さんへの医療用医薬品の処方には、対面指導が原則とされていますが、今後は処方医が発行した処方箋を複数回処方できる「リフィル処方」や、海外では一般的となっている「メールオーダー処方*」などが普及するかもしれません。リフィル処方とメールオーダー処方が解禁されることで、処方せんの受取方法・受取場所にも変化が訪れ、患者さんの利便性が大きく改善するでしょう。
規制緩和の程度や、インセンティブの有無などの環境変化に影響されますが、患者さんがどのように医療用医薬品を受け取るか、いわゆる処方フローの変化は、調剤薬局やドラッグストアを含めた多くの企業へ影響を及ぼすこととなります。これらがきっかけとなり、新しいビジネスモデルも誕生していくでしょう。
*病院で処方箋を発行してもらい、調剤薬局で処方薬を受け取る従来の方法ではなく、メールやFAXで処方箋を発送してもらい、処方薬を宅配や、近くの薬局などで受け取れる仕組みのこと。
高齢者問題を抱える国が増加していく中で、世界で最初にその問題解決に向けて、日本が本格始動する年が「2025」年なのです。医療用医薬品サプライチェーンに携わる企業にとっては、今まで以上に、大きな変革期を向けることとなります。そして、さらなるイノベーションが必要となってくる産業でもあります。
第1回のまとめ
初回となる今回は、2025年問題の概論と、医療用医薬品サプライチェーンについて考察しました。
- 医療用医薬品サプライチェーンは、数多くの企業によって成り立っている
- 2025年は「通過点」であり、地域包括ケアシステムが本格始動する年
- 医療財源、地域格差、買い物弱者、介護問題…さまざまな問題への対処が必要
- 地域の患者さんを支えるために、医療機関や調剤薬局などに変革が予想される
次回以降は、医療行政や製薬企業、調剤薬局など、各プレーヤーの役割について、2025年のその先を考えていきましょう。








