医療行政は2025年問題をどう解決するのか?━超高齢社会の医療体制は「地域」がカギ

2025年問題について「なんとなく知っている」だけでなく、その問題について、何が課題なのか、どう解決していくのか、より本質に迫るためにスタートした当企画。2025年問題の概論を解説した第1回に続き、第2回となる今回は、具体的な課題解決策の部分、「医療行政」についてです。政府は超高齢社会を迎えるこの国において、何をどのように実現しようとしているのでしょうか?
◆
今回は、2025年に向けた医療行政について考えてみましょう。医療行政のあり方は、医療用医薬品サプライチェーンに大きな影響を及ぼします。そのため将来製薬業界で働く方にとっては、注目すべき課題の一つといえます。
前回、2025年には75歳以上の高齢者のうち、7.0%が在宅患者(153万人)になると推計した話をしました。医療行政には数多くの取り組みがありますが、「地域包括ケアシステム」を中心とした“2025年の医療行政の姿”について見ていきます。
少し抽象的な内容も多くなりますが、2025年以降のヘルスケア産業を俯瞰するのに大変重要な内容といえます。
【今回のTopics】
- 地域包括ケアシステム」の概要
- 「地域包括ケアシステム」の導入が必要となった背景
・超高齢社会と「社会保障制度」
・「社会保障と税の一体改革」とは何か - 2025年以降、医療行政が取り組む具体的な施策
・入院医療、外来医療、在宅医療、連携ネットワーク - 「地域密着型社会」が始まる
・変わる制度、医療提供体制、地方自治体のあり方
2025年に向けて、医療行政が取り組む「地域包括ケアシステム」
【このパラグラフのポイント!】
なぜか? |
2025年から、市町村・地方自治体は地域特性に合った「地域包括ケアシステム」を開始します。
「地域包括ケアシステム」とは
地域の事情に応じて、高齢者が住み慣れた地域で可能な限り、その有する能力に応じて自立した生活をおくることができるよう、医療、介護、介護予防、住まい及び自立した日常生活の支援が包括的に確保される体制・ネットワークのこと。
「地域包括ケアシステム」が開始されると、入院医療と外来医療を中心とした従来の医療体制だけでなく、在宅医療も重要な医療行為となります。それにより、医療提供体制も大きく変化していくでしょう。具体的には、地域単位で医療と介護との連携が強まることが予測されます。(図表1参照)
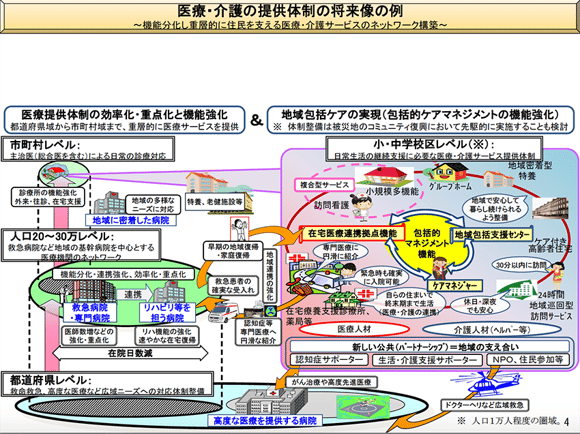
超高齢社会でも国民一人一人の健康を維持し、健康寿命維持のために欠かせない国民皆保険制度を支えるために、「地域包括ケアシステム」の実現は不可欠なものとなっています。では、そもそもなぜ「地域包括ケアシステム」という新しい制度の導入が必要なのか、その背景について考えてみましょう。2025年に向けた医療行政のあり方を考える際、社会保障制度と「社会保障と税の一体改革」に関する理解が必要となります。さっそく次の章で解説していきます。
超高齢社会と「社会保障制度」
社会保障制度は、国民生活を守るセーフティネットです。したがって、社会保障制度を安定させること(財政的にも仕組み的にも)が、行政における重要な課題ともいえます。
この社会保障制度には、「社会保険」、「社会福祉」、「公的扶助」、「保健医療・公衆衛生」があります。例えば、「社会保険」について。日本の保険制度は皆保険制度のため、すべての国民は保険の加入の義務があり、保険料を支払います。徴収された保険料は病気や老後、介護などの場合に、国や自治体によって一定の給付が行われます。一方、「社会保険」以外については国の財源によって国民に提供されています。
2015年の予算ベースで考えると、社会保障給付費の内訳は、年金費用約11.1兆円(約35%)、医療費用約9.4兆円(約30%)、介護費用約2.6兆円(約8%)となっており、社会保障費の7割以上が広義の医療用医薬品サプライチェーンで使われています。
前回の記事でもふれましたが、少子高齢化の進行により、年金、医療、介護費用は増加します。つまり、保険料を支払う人数の減少等により、国民が一人当たり支払う社会保険料が増加し、最終的には給付を受ける高齢者数と保険料の負担をする労働者とのバランスが崩れるでしょう。
厚生労働省の「社会保障給付費の推移」によると、2000年に78.1兆円だった社会保障給付費は2014年には115.2兆円と増加しましたが、同期間の国民所得に大きな変化はないことから、国民負担率が増加しており、今後もこの傾向は続くでしょう。そうした状況の中、政府が掲げたのは、社会保障の充実・安定化と、そのための安定財源確保と財政健全化の同時達成を目指す「社会保障と税の一体改革」です。
政府による「社会保障と税の一体改革」、その全体像
【このパラグラフのポイント!】
なぜか? |
2012年8月には関連8法案が成立、2012年11月には内閣に「社会保障制度改革国民会議」が設置され、20回にわたり会議が行われ、報告書が2015年8月にとりまとめられました。その審議の結果等を踏まえて、2015年12月に持続可能な社会保障制度の確立を図るための改革の推進に関する法律案が成立しました。
政府は「経済財政運営と改革の基本方針2015」を発表し、「経済再生なくして財政健全化なし」を基本方針として、2016~2020年度を対象期間とした「経済・財政再生計画」を策定しました。ここでは、歳出改革、歳入改革においても経済再生に寄与する改革としています。
その中で、歳出改革では、社会保障を改革の重点分野の一つしています。そして、社会保障・税一体改革を確実に進めつつ、経済再生と財政健全化及び制度の持続可能性の確保の実現を目指した改革を行うことを目標としています。 具体的には、「医療・介護提供体制の適正化、インセンティブ改革による生活習慣病の予防・介護予防、公的サービスの産業化の促進、負担能力に応じた公平な負担、給付の適正化、薬価・調剤等の診療報酬に係る改革及び後発医薬品の使用促進を含む医薬品等に係る改革等に取り組む」としており、医療用医薬品サプライチェーンに大きな影響を及ぼすことが確実視されています。
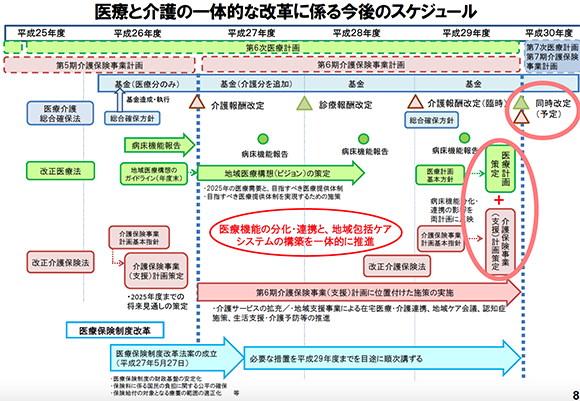
図表2は、平成25(2013)年度から平成29(2017)年度までの政府が取り組んできた医療と介護の一体的な改革の時系列的な流れです。医療用医薬品サプライチェーンに関連する医療行政には、医療計画、介護報酬を含む介護保険制度、診療報酬を含む医療保険制度、薬価制度等があります。
医療計画は地域の医療体制の整備を促進し、効率のよい医療を提供できるよう、都道府県が5年ごとに定める計画のことで、二次医療圏*を単位とし、地域医療の効率化・体系化をはかるものです。医療機関の適正な配置や医療資源の効率的な活用、病院の機能分化などを図るため、医療圏の設定や病床数、病院や救急体制の整備について5年毎に見直します。
*医療圏とは:地域の実情に応じた医療を提供する体制を確保するために、都道府県が設定する地域単位。日常生活に密着した保健医療を提供する一次医療圏(基本的に市町村単位)、健康増進・疾病予防から入院治療まで一般的な保健医療を提供する二次医療圏(複数の市町村)、先進的な技術を必要とする特殊な医療に対応する三次医療圏(基本的に都道府県単位)がある。
また、介護保険制度は平成12(2000)年4月からスタートし、高齢化に伴い、介護を必要とする方の増加が見込まれており、介護を必要とする状態になっても安心して生活が送れるよう、介護を社会全体で支えることを目的としています。ちなみに、薬価、診療報酬、調剤報酬は2年に一度改定されますが、介護保険は平成29年度の臨時改定を除けば、3年に一度改定されます。したがって、2018年は、医療計画、診療報酬、介護報酬の同時に改定される重要な年となります。つまり、2018年度のこられの制度変更等は、2025年から開始される「地域包括ケアシステム」において、重要な制度変更になるものと考えられます。
2025年以降、医療行政が重視する4つの方向性
【このパラグラフのポイント!】
どう実現する? |
2025年以降の医療用医薬品サプライチェーンの環境を考える上で、厚生労働省が掲げる4つの方向性、「入院医療」、「外来医療」、「在宅医療」、そして、「連携ネットワーク」をどう考えるかが必要となってきます。
・「入院医療」
入院医療では、急性期病床の機能の明確化、急性期後の受け皿となる病床の整備、有床診の機能に応じた評価等を挙げています。具体的なステップとしては、各都道府県は「病院機能報告書」を基として、「地域医療ビジョン」を策定します。ちなみに、病院機能報告書は病院がこれから提供していこうとする医療機能に分けて報告したものです。そして、都道府県はその報告を受けて、地域の患者の実情も踏まえて、二次医療圏ごとの医療機能別の必要量、医療機能の分化・連携を進めるための施設設備などを明記する「地域医療ビジョン」を策定します。
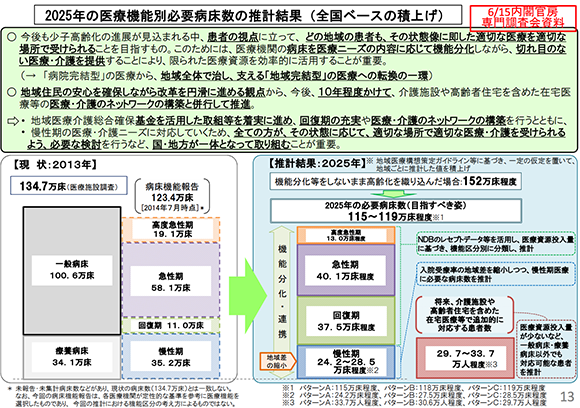
2013年には日本全国には134.7万床があり、内100.6万床が一般病床、34.1万床が療養病床として報告されています。これまでは、病床を主に急性疾患の患者を対象とした一般病床と病状が安定している患者に対して介護や機能回復訓練などの医療を行う療養病床との分類が主でした(実際には、精神病床・感染症病床・結核病床、一般病床、療養病床の病床区分である)。厚生労働省は、病院がこれから提供していこうとする医療機能を「高度急性期」、「急性期」、「回復期」、「慢性期」に分けて報告する制度、「病床機能報告」制度を実施しました。(図表3)

その結果、2014年7月時点の病床数は123.4万床と報告されており、うち19.1万床が高度急性期、58.1万床が急性期、11.0万床が回復期、残りの35.2万床が慢性期と報告されています。また、2025年には機能分化等を実施しない場合には総病床数は152万床まで増加すると推計しています。一方で、機能分化を行った場合には、115から119万床までに病床数が削減されるとしています(図表4)。
病床機能の変化により病床区分が2区分から4区分になり、病院間の競合や機能分化による収益性悪化等が考えられ、病院の統廃合が進み、病床数が大幅に減少すると考えられます。したがって、政府は医療提供体制改革として、地域医療構想を最も重視しており、患者の受療行動や人口動向、高齢化の進行などを加味しつつ、現状と2025年の医療提供施設の需給ギャップを明らかにし、課題解決を進めています。
・「外来医療」と「在宅医療」
次に、外来医療です。外来機能分離により、外来患者が最初に診療を受ける(ファーストアクセス)は患者の主治医、いわゆる「かかりつけ医」となり、現在の開業医と中小病院がその機能を担うことが予想されます。3番目の医療提供である、「在宅医療」では、在宅療養支援診療所・病院の機能強化、在宅療養支援診療所・病院以外の医療機関による在宅医療の推進、訪問看護ステーションの大規模化の推進、在宅歯科医療の推進、在宅薬剤管理指導の推進を目指します。つまり、今までは自宅でのリハビリや家族構成等から自宅で十分な治療が受けられないことから、病院での入院が一般的でした。しかし2025年以降は、地域包括ケアシステムの稼働により、入退院を繰り返しながら、在宅での医療が主となることと考えられます。
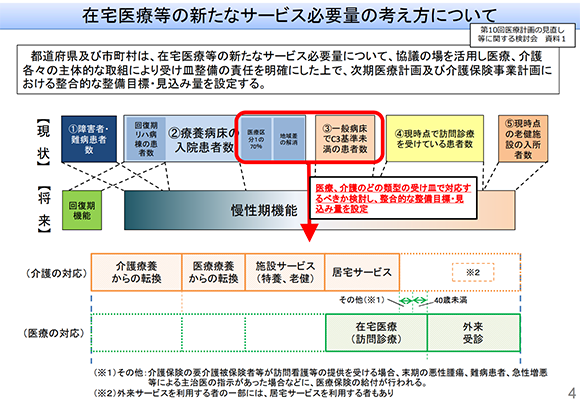
・在宅医療需要の高まりと「連携ネットワーク」
2025年以降は、病院の機能分化・連携と高齢者の増加により、在宅医療の需要が高まることから、これまで以上に、病院、開業医、薬局、介護施設等において情報交換を含めた連携が必要となってきます。つまり、入院、在宅、歯科、薬局、看護、介護等の「連携ネットワーク」です。特に、介護は市町村での介護保険事業計画書、そして、在宅医療は都道府県の地域医療計画に基づいており、都道府県と市町村での連携も必要となってきます。このような大きな変化が想定される中で、今後は地域レベルで医療ニーズを把握することが医療用医薬品サプライチェーンの課題となってくるでしょう。
今までは、介護と医療との線引きはありましたが、2025年以降には、提供体制、財源面でも医療と介護との一体化が考えられます。仮に、医療費と介護費との総額が変わらないとした場合に、一体化した財源がどちらかの多く配賦されるかによっては、介護の取り組みが少ない従来型医療用医薬品サプライチェーン市場は縮小する可能性もあります。したがって、医療と介護との一体化を見据えた医療用医薬品サプライチェーン市場への取り組みが重要となってくるでしょう(図表5)。
2025年問題のその先、医療の「地域完結型」は実現するか
【このパラグラフのポイント!】
どう変わる? |
最後に、医療行政の将来像として考えられるのが、医療の「地域完結型」が考えられます(図表6)。
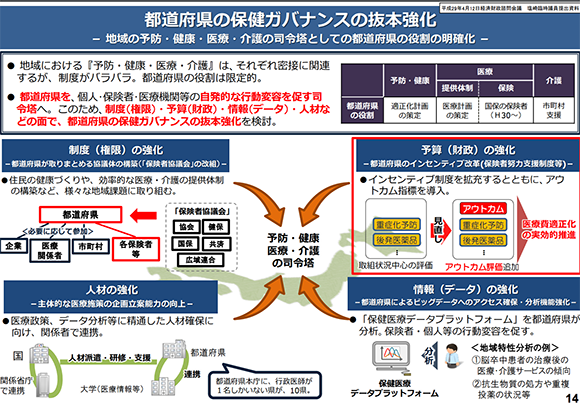
現時点では、医療提供等地域間の格差があり、政府としては格差の是正に取り組んでいます。一方で、先ほども触れた通り、医療と介護は制度が異なっています。しかしながら、2025年以降には、医療と介護に関する権限が都道府県へ移管され、運営面だけでなく、財源面での移管も検討されています。
具体的な施策としては、国ではなく各都道府県が国民保険の財政運営の責任主体となり、安定的な財政運営や効率的な事業の確保等の国民保険運営に中心的な役割を担うことにより、制度の安定化が推進されます。したがって、都道府県による運営と財源の完結型が実施されれば、今までとは異なった医療用医薬品サプライチェーンの姿も考えられるでしょう。
いずれにせよ、医療行政、特に、2025年からの「地域包括ケアシステム」により、ますます都道府県の裁量が大きくなり、医療用医薬品サプライチェーンそのものも大きく変化していくでしょう。
まとめ
医療行政は、医療用医薬品サプライチェーンに大きな影響を与えます。
今回は、医療行政の中で、2025年から施行される「地域包括ケアシステム」を中心に解説をしました。ポイントとしては、以下のような点といえるでしょう。
- 2025年以降は、より地域に焦点が置かれる
- 2025年以降は、「介護」と「後期高齢者医療」との一体化、「医療財源」と「介護財源」とが一体化される
- 各都道府県が財源と運営を任せられることとなると予想される
したがって、2025年を見据えると、医療用医薬品サプライチェーンの関連企業は、これまで以上に、地域密着型経営を重視する必要が出てくるでしょう。次回は、薬価制度を含めて、製薬企業のビジネスモデルについて解説する予定です。








